Плоская желтоватая бляшка у внутреннего угла глаза — явление, которое многие поначалу принимают за безобидный косметический дефект. На самом деле это ксантелазма: скопление холестерина в дерме века, которое нередко указывает на нарушения липидного обмена. Сама по себе она не опасна, не болит и не влияет на зрение — но игнорировать её появление не стоит. В этой статье разберём, когда и как проводится удаление ксантелазмы, как восстанавливается кожа после процедуры и что делать, чтобы образование не вернулось.
- Что такое ксантелазма и почему она появляется
- Показания к удалению ксантелазмы
- Современные методы удаления ксантелазмы
- Лазерное удаление
- Радиоволновое удаление
- Хирургическое иссечение
- Криодеструкция и электрокоагуляция
- Почему народные методы опасны
- Подготовка и противопоказания
- Восстановление после удаления ксантелазмы
- Этапы заживления
- Уход за кожей
- Профилактика рубцов после удаления ксантелазмы
- Силиконовые препараты — золотой стандарт
- Ферментные препараты при высоком риске образования грубых рубцов
- Профилактика рецидивов
- Часто задаваемые вопросы
- Больно ли удалять ксантелазму?
- Останется ли шрам?
- Можно ли удалить ксантелазму в день обращения?
- Опасна ли ксантелазма для здоровья?
- Заключение
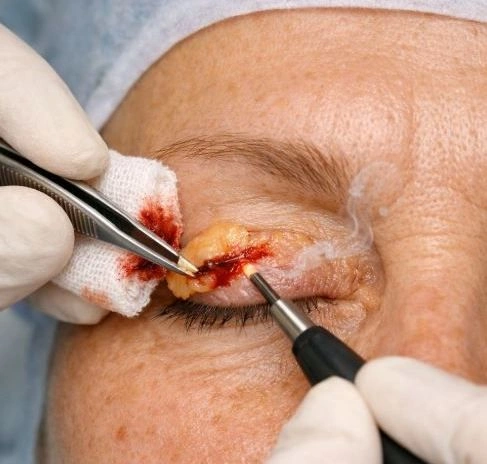
Что такое ксантелазма и почему она появляется
Ксантелазма (Xanthelasma palpebrarum) — доброкачественное образование, представляющее собой локализованное отложение липидов, преимущественно холестерина и его эфиров, в соединительной ткани дермы. Встречается у 0,56–1,5% населения, причём у женщин примерно вдвое чаще, чем у мужчин; пик заболеваемости приходится на возраст после 50 лет.
Механизм формирования связан с дисбалансом липидного профиля: когда концентрация «плохого» холестерина (ЛПНП) превышает норму, его избытки начинают откладываться в тканях, в том числе в тонкой коже век. К основным провоцирующим факторам относятся:
- Атеросклероз и дислипидемия — повышенный уровень «плохого» холестерина (липопротеинами низкой плотности — ЛПНП) при сниженном «хорошем» (липопротеинами высокой плотности — ЛПВП).
- Сахарный диабет 2-го типа, метаболический синдром, ожирение.
- Длительный приём глюкокортикостероидов, оральных контрацептивов, высоких доз ретиноидов.
- Генетическая предрасположенность — примерно у 50% пациентов уровень холестерина в крови при этом остаётся в норме.
Ксантелазма — потенциальный маркер системных нарушений, а не просто косметический дефект. После её обнаружения рекомендуется сдать липидограмму, биохимический анализ крови и при необходимости проконсультироваться с эндокринологом или кардиологом.
Показания к удалению ксантелазмы
Поскольку образование доброкачественное, удаление ксантелазмы проводится по желанию пациента — но есть ситуации, когда вмешательство действительно оправдано:
- Выраженный косметический дефект, снижающий качество жизни и самооценку.
- Прогрессирующий рост образования.
- Слияние нескольких очагов в обширные конгломераты.
Современные методы удаления ксантелазмы
Выбор метода зависит от размера и локализации образования, состояния кожи и склонности пациента к рубцеванию. Рассмотрим актуальные варианты.
Лазерное удаление
Оптимальный метод для образований до 1 см. Лазерный луч послойно испаряет патологическую ткань, одновременно коагулируя сосуды — процедура бескровна и точна. Среди всех методов лазер даёт наилучший контроль глубины воздействия, что особенно важно для деликатной зоны век.
Радиоволновое удаление
Высокочастотные радиоволны испаряют внутриклеточную жидкость без механического давления на ткани, обеспечивая минимальную травму окружающих структур. По атравматичности и косметическому результату сопоставимо с лазером.
Хирургическое иссечение
Метод выбора при крупных образованиях (более 1,5–2 см) или множественных очагах. Проводится амбулаторно под местной анестезией с наложением тонких косметических швов.
Криодеструкция и электрокоагуляция
Криодеструкция жидким азотом (-196°C) и электрокоагуляция применяются реже: первая нередко требует 3–5 сеансов, вторая уступает лазеру и радиоволне по косметическому результату.
Почему народные методы опасны
Компрессы, мази и прижигание уксусом или йодом не способны растворить холестериновые отложения в дерме. Зато агрессивное воздействие на тонкую кожу вокруг глаз грозит химическими ожогами, инфицированием и грубыми рубцами. Единственный безопасный путь — консультация дерматолога или офтальмолога.
Подготовка и противопоказания
Для удаления небольших ксантелазм малоинвазивными методами специальная подготовка минимальна. За 2–3 дня до процедуры следует исключить алкоголь и по возможности — препараты, влияющие на свёртываемость крови (аспирин, варфарин, клопидогрел). Вопрос об отмене антикоагулянтов при жизненных показаниях решается с лечащим врачом.
К абсолютным противопоказаниям относятся: острые воспалительные заболевания кожи век, тяжёлые нарушения свёртываемости крови, декомпенсированный сахарный диабет, активная фаза системных аутоиммунных заболеваний.
Восстановление после удаления ксантелазмы
Знание того, что происходит с кожей день за днём, помогает не паниковать при нормальных реакциях и вовремя заметить тревожные симптомы.
Этапы заживления
- Первые часы: гиперемия, умеренный отёк, лёгкое покалывание. На месте образования формируется струп — естественная биологическая повязка.
- 1–5 дней: отёк нарастает до 48 часов, затем спадает. Корочка темнеет и уплотняется — не трогать.
- 5–10 дней: струп размягчается и самостоятельно отходит, открывая молодую розовую кожу.
- 1–3 месяца: созревание рубца, постепенное осветление. При правильном уходе след становится практически незаметным.
Уход за кожей
- Обработка антисептиком (хлоргексидин 0,05%, мирамистин) 2–3 раза в день первые 5 дней.
- Запрет на самостоятельное удаление корочки. Также необходимо исключить попадание воды в первые 3 суток.
- Исключить физические нагрузки и баню на 7–10 дней, бассейн — на 2 недели.
- Отказ от декоративной косметики на веках до полной эпителизации раны (10–14 дней).
- Защита от солнца с помощью очков с высоким УФ-фильтром, воздержание от курения и алкоголя.
Немедленно обратитесь к врачу, если появились: нарастающий отёк, пульсирующая боль, гнойные выделения, температура выше 37,5°C или резкое ухудшение зрения.
Профилактика рубцов после удаления ксантелазмы
Рубцевание — естественная реакция на любую рану. В зоне век, где эстетика особенно значима, профилактику образования грубых рубцов нужно начинать сразу после заживления. Риск формирования заметного рубца выше при крупных образованиях, генетической склонности к келоидам, инфицировании раны или преждевременном срыве корочки.
Силиконовые препараты — золотой стандарт
Силикон поддерживает оптимальную гидратацию кожи, нормализует синтез коллагена и снижает воспалительную реакцию.
Силиконовые гели удобны для применения на веках, не создают дискомфорта. Силиконовые пластыри — эффективны, но менее комфортны в области глаз.
Гель Ферменкол PRO — силиконосодержащий гель с глутатионом для профилактики образования грубых рубцов:
- Останавливает активный рост свежих рубцов до 3 месяцев.
- Предупреждает образование патологических рубцов.
- Сохраняет оптимальный гидробаланс кожи.
- Идеален для профилактики рубцов после удаления ксантелазм.
Ферменкол PRO наносится тонким слоем 2 раза в день на чистую сухую кожу после полной эпителизации раны (с 10–14-го дня после процедуры). Курс — не менее 2–3 месяцев; при склонности к келоидам — до 6 месяцев.
Ферментные препараты при высоком риске образования грубых рубцов
При высоком риске келоидообразования рекомендуется использовать специализированные противорубцовые средства с ферментами.
Гель Ферменкол — инновационный отечественный препарат:
- Содержит коллагеназу — мощный фермент, который избирательно воздействует на избыточную рубцовую ткань и разрушает ее основные компоненты;
- Действует избирательно — разрушает только «неправильный» коллаген грубых рубцов, не затрагивая здоровую ткань;
- Выравнивает рельеф и цвет кожи;
- Действует местно, не содержит гормонов — можно применять во время беременности и лактации.
Начинать применение геля Ферменкол можно после полной эпителизации раны 2–3 раза в день, курс 30–40 дней. При необходимости курс повторяют.
Если вы хотите максимально снизить риск образования заметного рубца, оптимальным решением станет сочетание двух препаратов. Ферменколс коллагеназой работает с уже формирующимся рубцом — разрушает избыточную рубцовую ткань. Ферменкол PRO на силиконовой основе не даёт новым волокнам нарастать сверх нормы. Вместе они закрывают обе стороны проблемы — это и есть полноценная противорубцовая защита.
Профилактика рецидивов
Удаление ксантелазмы устраняет симптом, но не первопричину. По данным исследований, в течение 1–3 лет образование возвращается у 20–40% пациентов — преимущественно у тех, кто не корректирует метаболические нарушения.
Чтобы снизить риск рецидива, необходим комплексный подход: диета с низким содержанием насыщенных жиров и холестерина, аэробная активность не менее 150 минут в неделю, отказ от курения, ограничение алкоголя, контроль массы тела (снижение даже на 5–10% улучшает липидный профиль), регулярный мониторинг липидограммы и консультации профильных специалистов.
Больно ли удалять ксантелазму?
Нет. Все современные методы проводятся под местной анестезией. Пациент ощущает лишь лёгкий дискомфорт или покалывание; при криодеструкции — только холод. После окончания действия анестетика возможны умеренные болевые ощущения, которые купируются обычными анальгетиками.
Останется ли шрам?
При правильном выборе метода и соблюдении рекомендаций по уходу рубец обычно малозаметен. Использование силиконовых гелей (Ферменкол PRO) и ферментных препаратов (Ферменкол гель) в послеоперационном периоде значительно минимизирует риск избыточного рубцевания.
Можно ли удалить ксантелазму в день обращения?
В большинстве случаев — да. Для малоинвазивных методов предварительные анализы обычно не нужны. При планировании хирургического иссечения крупных образований может понадобиться стандартное предоперационное обследование.
Опасна ли ксантелазма для здоровья?
Сама по себе — нет: она доброкачественна и не трансформируется в злокачественную опухоль. Однако её появление — повод пройти комплексное обследование, поскольку она нередко сигнализирует о нарушениях липидного обмена, связанных с рисками для сердечно-сосудистой системы.
Заключение
Удаление ксантелазмы — безопасная амбулаторная процедура с предсказуемым результатом. Лазер и радиоволновый метод обеспечивают минимальный риск рубцевания; хирургическое иссечение остаётся оптимальным при крупных образованиях. Послеоперационный уход и применение силиконовых или ферментных препаратов (Ферменкол PRO, Ферменкол гель) — ключевые факторы качественного заживления.
Помните: устранить образование — лишь первый шаг. Для предотвращения рецидива важно выявить и скорректировать основное нарушение липидного обмена. Комплексный подход — коррекция питания, физическая активность и медицинский контроль — позволяет сохранить и здоровье кожи, и здоровье сосудов.